Consecuencias de los antimicrobianos y su administración
Resistencia a los antimicrobianos
Datos clave
La resistencia a los antibióticos se produce de forma natural, pero el mal uso de los antibióticos en humanos y animales está acelerando el proceso.
La resistencia a los antibióticos es una de las mayores amenazas para:

- La salud mundial
- La seguridad alimentaria
- El avance de la medicina moderna
- Puede afectar a cualquier persona, de cualquier edad, en cualquier país
- La resistencia a los antibióticos se produce de forma natural, pero el mal uso de los antibióticos ien humanos y animales está acelerando el proceso
- Numerosos casos de resistencia a los antimicrobianos en los seres humanos se han rastreado hasta los microbios resistentes que se sospecha que se originan en el ganado

Los microorganismos resistentes son una gran preocupación porque una infección resistente puede ser mortal, puede propagarse a otras personas e impone enormes costos a las personas y a la sociedad
Los bacterias resistentes (es decir, ESBL, CRE, VRE, MRSA) son más difíciles de tratar y requieren medicamentos alternativos o dosis más altas de antimicrobianos. Estos enfoques pueden ser más caros, más tóxicos o incluso ambas cosas
La resistencia a los antibióticos está poniendo en peligro los logros de la medicina moderna. Los trasplantes de órganos, la quimioterapia y las cirugías se vuelven mucho más peligrosas sin antibióticos eficaces para la prevención y el tratamiento de las infecciones.
Antimicrobianos en las ITU

- En el caso de las ITU, solo están indicados unos pocos antibióticos
- Las tasas de resistencia, la falta de eficacia y los posibles efectos secundarios limitan aún más la disponibilidad de antibioticos efectivos disponibles

- Las resistencias complican el tratamiento futuro de las ITU > y aumentan la carga de la enfermedad en el entorno comunitario
- La profilaxis antibiótica continua puede aumentar la aparición de uropatógenos resistentes
El uso de antibióticos para las ITUr debe considerarse de forma cuidadosa y adecuada; debe evitarse para ahorrar antimicrobianos para las generaciones futuras.
Antimicrobianos y microbiota
Hasta hace poco se pensaba que un tracto urinario sano era estéril, sin embargo, los estudios han demostrado que en la orina se pueden aislar bacterias comensales "buenas" como Lactobacillus, Prevotella y Gardnerella.

- Los antibióticos pueden provocar alteraciones ecológicas en la microbiota sana, afectando así a su homeostasis

- Sin la microbiota beneficiosa, el tracto urogenital puede pasar a un estado disbiótico y sensibilizado, con mayor riesgo de colonización por uropatógenosns
Gestión de antimicrobianos

-
La administración de antimicrobianos es un programa coordinado que promueve el uso adecuado de los antimicrobianos, con el objetivo de reducir la resistencia y la propagación de bacterias multirresistentes, mejorar los resultados de los pacientes y disminuir el uso de antibióticos

- El aumento de la resistencia a los antimicrobianos, la falta de eficacia terapéutica y los efectos secundarios han planteado la necesidad de una profilaxis no antimicrobiana para la cistitis recurrente
Debe desaconsejarse la prescripción/consumo inadecuado de antibióticos. La reducción en el uso de antibióticos puede ayudar a combatir la creciente resistencia a los mismos.
Antimicrobianos y reservorios bacterianos
Los reservorios de enfermedades actúan como punto de transmisión entre un patógeno y un huésped susceptible.
Son una posible causa de las ITUr:

Infección bacteriana

Las comunidades bacterianas intracelulares (CBI) se forman entre 4 y 16 horas después de la infección original
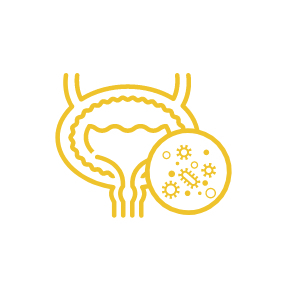
Dos semanas mas tarde un reservorio quiescente intracelular se desarrolla a pesar de la terapia antibacteriana

Las CBI pueden permanecer quiescentes durante largos periodos de tiempo y luego reaparecer para causar ITUr.
Las estrategias profilácticas escalonadas pueden reducir la resistencia a los antibióticos
Debe seguirse un enfoque profiláctico gradual en pacientes específicos con riesgo de cistitis recurrente. Se recomienda en algunas directrices, como las de la EAU.





